がんのやっかいな所
- 誰でもなる可能性がある
- 予防できるが、完全には防げない
- 早期なら治る可能性が高いが、特徴的な症状がなく発見が難しい
- 治ったと思っても転移・再発することがある
- 転移すると完全に治すことが難しい
- がんの症状、臓器の障害、治療の合併症、副作用で様々な苦痛を起こし、日常生活に支障が出る
- 別のがんになることがある
- 命を奪う原因になる
転移
がん細胞が最初に発生した場所とは別の場所に到達し、そこで増殖して腫瘍を作る
- がん細胞が100万個(わずか1mm程度)に達すると転移が起こりだす
- 原発巣から離れた細胞の数百万個に1個が転移巣を作る(ハードルは⾼い)
- 発⾒時期 初めてがんが発⾒された時=Stage 4、がん治療後=転移再発
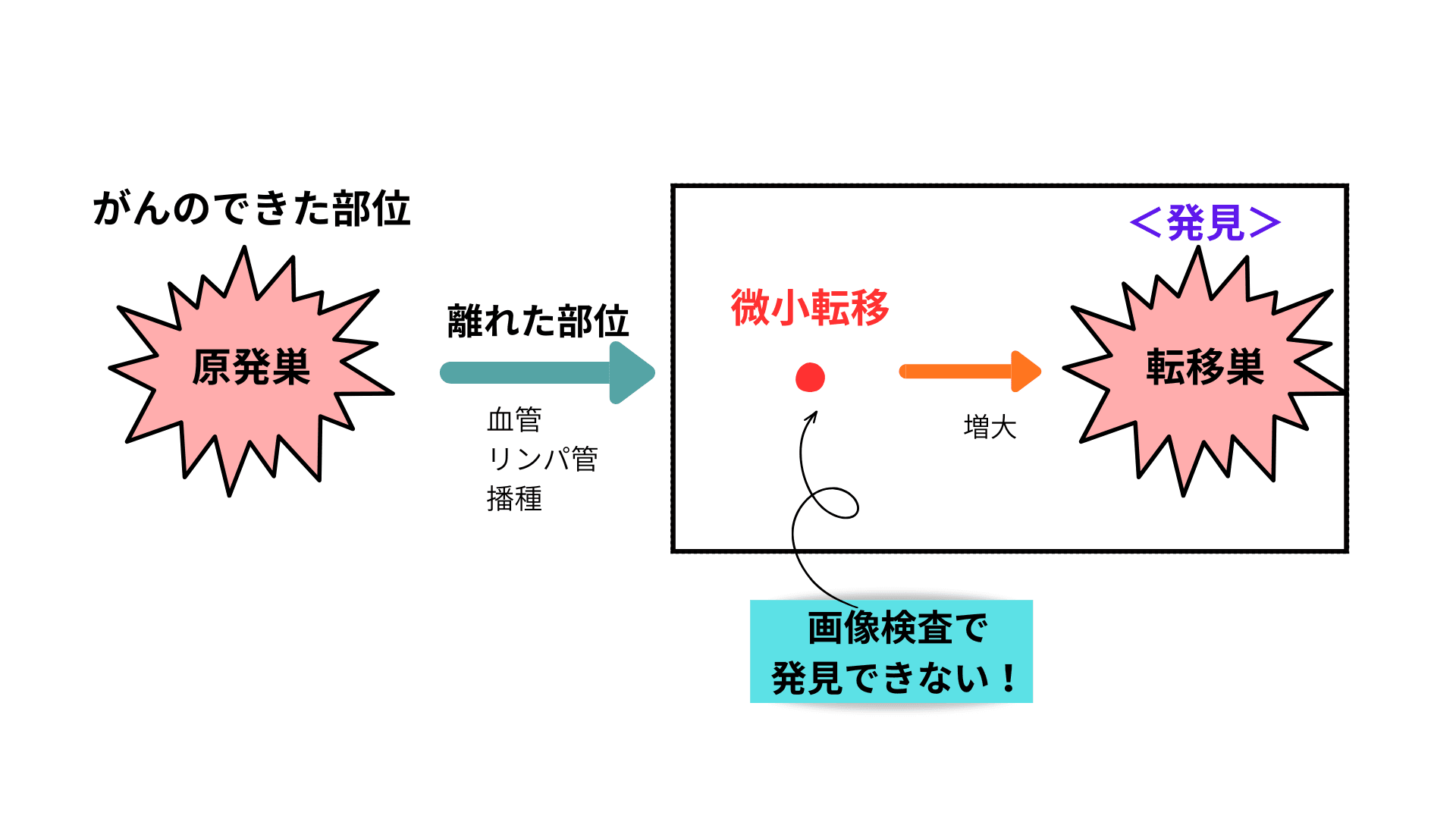
再発
治癒により一旦臨床的に消失したガンが再び出現すること
局所再発:原発部位に残った目に見えない小さながんが、次第に大きくなって発見
転移:検査で見つからなかった微小な転移が大きくなって発見
がんは長く付き合う慢性疾患
| 急性疾患 | 慢性疾患 | |
| 発症 | 急 | 緩徐 |
| 原因 | 一つ、外的要因 | 多い、内的要因 |
| 経過 | 短い | 長い |
| 転帰 | 治癒、軽快、死亡 | 緩徐に進行し、死亡も |
慢性疾患の終末期の経過 典型的な3つのパターン
終末期=最善の治療を行っても病状の好転や進行阻止が見込めず、近い将来における死が避けられない状態
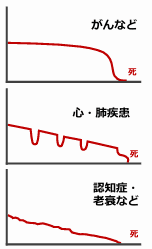
がん:比較的長い期間、機能が保たれる。死亡の2カ月前から急速に機能低下。
臓器不全(心不全など):入院のたびに徐々に機能が低下。2~5年の経過で、最後は急変して死亡。
老衰・認知症:6~8年の経過(個人差大)でゆっくり機能低下していく。
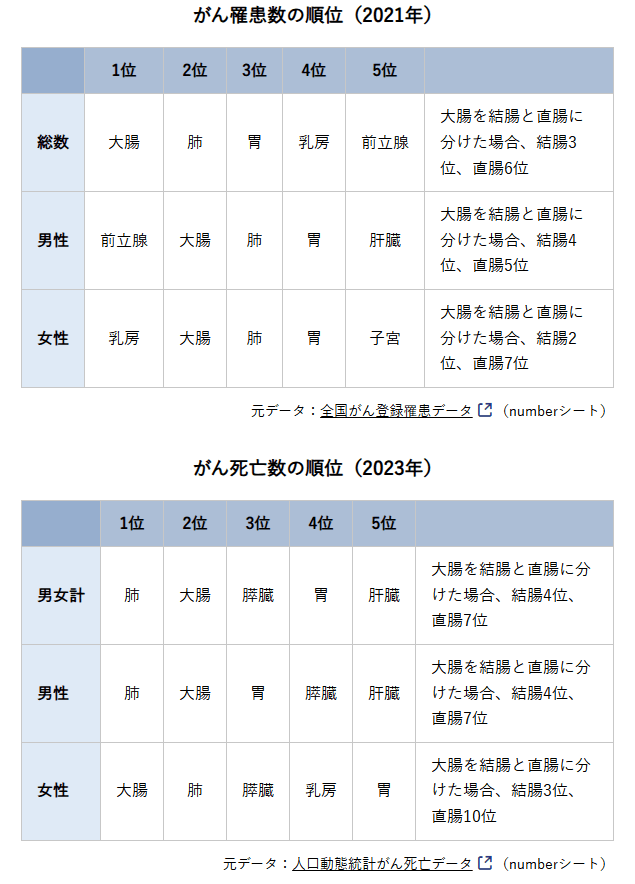
がんは年々増加
1年に約99万人ががんと診断(2021年)
1年に約38万人ががんで死亡(2023年)
一生のうちにがんと診断される確率(2021年)
男性63%、女性41%(2人に1人)
がんで死亡する確率(2023年)
男性25%(4人に1人)、女性17%(6人に1人)

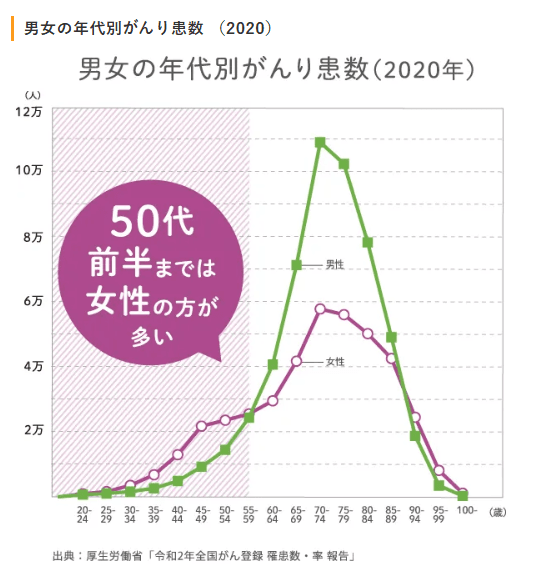
・男女ともに50代から80代が増加する
・男性は60代から急増し、女性を追い越す。
がんの治療
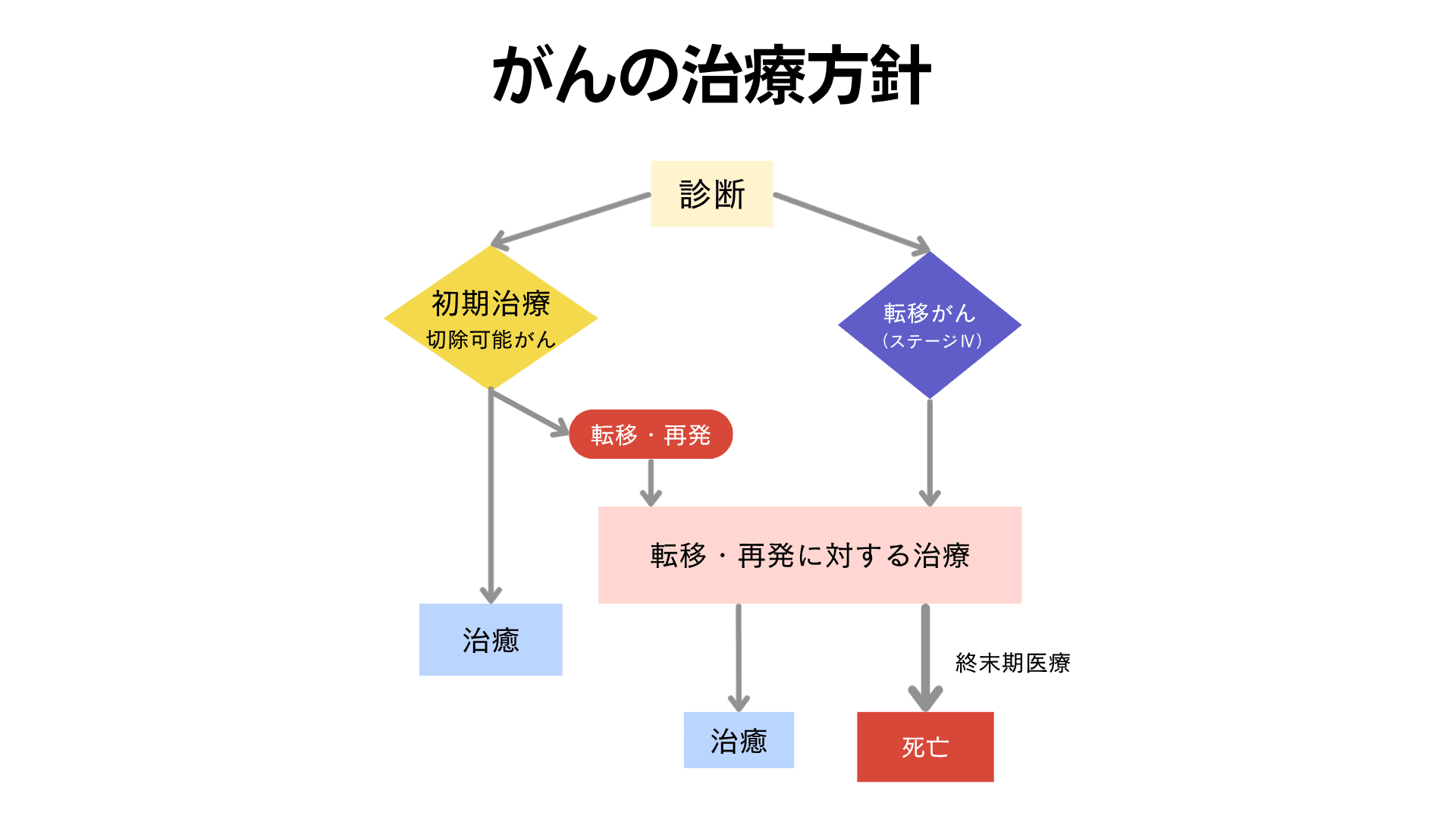
初期治療
局所療法(⼿術・照射)単独
⼿術→術後療法(薬物・照射)
術前療法(薬物・照射)→⼿術
術前療法の利点:
- 治療効果がわかる
- ⼿術不能がんが切除可能になる
- 縮⼩⼿術ができる
術前療法の欠点:
- 進⾏することがある
- 検査回数増(費⽤が増加)
- ⼿術合併症増加
転移・再発がんの治療
⽬的︓緩和・延命・QOL向上
- 多くの場合、薬物療法が中⼼
- がん種、病状によっては⼿術・照射
- ⾻転移があるときは⾻吸収調整薬
- 苦痛に対する緩和療法
がんの手術
| 病状(目的) | 方法 |
| 初期治療 | 治癒を⽬指してがんの完全切除を⽬指す ・周囲組織を含めた病巣切除とリンパ節郭清 |
| 転移再発 | 緩和、延命、QOL維持を⽬指して 必要最⼩限の⼿術で症状の改善を⽬指す ・消化管出血など、皮膚潰瘍、感染のコントロール ・脳転移による神経症状の回復 ・骨転移による脊髄圧迫や骨折に対する手術 |
| 機能維持 形態維持 | 再建 ・失われた機能の回復(消化管再建など) ・QOLの維持(乳房再建など) ・両者(口腔顎顔面再建など) |
がん手術の問題点
切除範囲が広く侵襲が⼤きい
変形、機能障害を起こしやすい
⾼齢者の⼿術の増加
•フレイル、⽣理的予備能⼒低下、複数の慢性疾患併存
•合併症を併発すると回復に時間を要する
⇩
- ⼗分な併存疾患管理
- 綿密な周術期管理と周術期合併症の予防対策
- ⽇常⽣活への影響・QOL低下の最⼩化
全身麻酔・手術の主な合併症
⼿術部位:
痛み、出⾎、創感染(異物を留置する⼿術では要注意)、傷、ケロイド、変形、機能障害、縫合不全など
全身:
- 嘔気、嘔吐、頭痛、喉の痛み、声のかすれ、喉の渇き
- 悪寒、発熱、喉頭痙攣、アレルギー、ショック
- ⻭⽛、⼝唇、⼝腔粘膜の損傷
- 肺炎、敗⾎症などの感染症
- 無気肺、気管⽀喘息、呼吸不全
- ⾎栓症、肺塞栓症(エコノミー症候群)、DIC
- ⼼不全、⼼筋梗塞、腎不全、脳卒中
- 膀胱炎様症状、排尿困難
- 悪性⾼熱など
⇩
⼊院期間が延⻑、社会復帰が遅れる、⽇常⽣活に影響、QOLが低下
術後治療に影響(計画、成績)
命に関わる
手術の歴史(最大の障壁:痛み、感染)
19世紀半ばまでの⼿術は激痛!
•瀉⾎、縫合、切断などに限られていた
•抑えつけて患者の悲鳴を聞きながら電光⽯⽕で⼿術
•死亡率が⾼く命がけ
•外科医は冷⾎、冷酷、強い体⼒が必要
19世紀半ばに全⾝⿇酔が開発
•1842年にロングが始め、1846年にモートンが公開実験に成功
•より多くの⼿術が可能になり、外科医は腹部を開け始めた
•しかし、⼿術死亡率は以前より悪化
19世紀後半に無菌⼿術が開発
•1847年ゼンメルワイスが⼿洗いを指⽰
•1861年パスツールが⾃然発⽣説を完全否定
•1865年リスターが⼿術で消毒を初めて実施
•1876年コッホが病原菌を発⾒
今や、麻酔と感染対策は常識
麻酔
局所麻酔:手術部位の除痛(意識や呼吸は保全)
全身麻酔:
- 全⾝のどこでも⼿術可能
- 鎮静(意識消失)、鎮痛
- 筋弛緩(⾃発的に動けない)
- 副交感神経反射の抑制
- 唾液分泌が低下
- 気管内挿管、⼈⼯呼吸
感染対策
- 術前管理(感染リスクの評価、糖尿病などの管理など)
- ⼿指消毒
- マスク、帽⼦、ガウン、⼿袋の着⽤
- ⼿術部位の⽪膚消毒
- 覆布
- 器具、器材の滅菌消毒
- 空調管理
- 予防的抗菌薬
- 術後の創管理
- ディスポ化
➡⼝の中には細菌がたくさん存在するにもかかわらず、口腔ケアはおろそかになりがち
ERAS(Enhanced recovery after surgery、術後回復強化プログラム)の導入
⼿術の三⼤苦痛︓痛い、動けない、⾷べられない
従来管理:⼿術したから苦痛は仕⽅ない(根拠のない慣習的な⽅法で管理)
ERASによる管理:
- 多職種チーム
- エビデンスに基づいた集学的な周術期管理
- 周術期合併症を減少し、早期回復を促進
実は誤嚥が必発している
気管内挿管中は誤嚥が必発
唾液、⿐汁、胃液が流れ込んでも喀出・嚥下ができない
気管内吸引により細菌が侵⼊
加湿器内で繁殖した細菌を吸⼊
抜管直後は⼀時的に呼吸機能が低下し喀出が不⼗分
術後も集中治療などで⼈⼯呼吸が必要な場合がある
- カフ圧が⾼いと気管粘膜を損傷
- カフ圧が低いと、空気が漏れたり、
咽喉頭に貯留した分泌物が流れ込む
術中の歯の脱落は危険
すでに弱って揺れてしまっている歯は、気管挿管の際などに抜け落ち、肺に入ってしまうかも・・・
【全身麻酔・手術時に歯牙損傷、脱落した歯の誤嚥】
発⽣率:
0.1〜0.3%(1000〜300件に1件)
(報告者によりかなりの差がある)
発⽣時期:
•挿管時、体位変換時、抜管時
•患者が無意識に⻭を⾷いしばった時や
頭を動かした時
患者側要因:
•⻭⽛の動揺がある
•挿管困難症(頸椎の可動域制限、開⼝制限、
⻭列異常、⼩顎などで喉頭展開が難しい
対策:
•⻭科による術前の⼝腔内チェック、処置
•マウスガードの作製
術後も誤嚥が起こりやすい
- 意識状態、神経活動が低下(抜管直後、脳⼿術後など)
- 創部痛のため呼吸が浅く、咳が低下
- 経⿐胃管挿⼊による咽頭知覚の低下が持続
- 反回神経⿇痺(頚部・胸部の⼿術後)
- 嚥下機能の低下(特に、⼝腔咽頭、⾷道の⼿術後)
誤嚥性肺炎を起こすと
•経⼝摂取が遅れる
•気管切開が必要になる可能性
•社会復帰が遅れる
•術後治療の開始が遅れる
誤嚥性肺炎の予防と経⼝摂取再開の⽀援が必要
放射線療法
1.根治を⽬指して単独あるいは⼿術・薬物療法と併⽤
2.⾻転移による疼痛、脳転移の制御などの緩和⽬的
利点:
•根治を望める場合がある
•侵襲が⼩さい(⾼齢者でも可能)
•臓器温存が可能(切らなくてすむ)
欠点:
•治療期間が⻑い(6-8週くらい)
•原則1ヶ所あたり1度のみ
•照射後の⼿術は合併症が増加
•がん以外の組織も被曝(合併症)
放射線治療の合併症
•放射線が当たった範囲(部位)で起こる
•急性期反応と晩期反応がある
•出現する症状の程度には個⼈差がある
•⼆次がんの発⽣リスクがあるが稀。⼼配するよりも病気の治療が優先
急性期反応:
•治療開始後から照射後数週間
•多くの⼈に⽣じる可能性があるが、治療が終われば徐々に回復(可逆性)
晩期反応:
•照射後数か⽉から数年で⽣じる
•稀だが、回復困難(不可逆性)あるいは回復に時間を有する
頭頚部への照射による口腔内合併症
急性期:
•粘膜炎
•味覚障害
•唾液分泌低下(⼝腔内の乾燥)
•感染症(特に、カンジダ症)
•嚥下機能の低下
晩期:
•⾻髄炎・顎⾻壊死
•瘢痕形成・開⼝障害・軟組織壊死
•放射線う蝕
⇩
⽇常⽣活・社会復帰に⽀障
がん治療に影響
抗がん剤療法
薬は全⾝にいきわたるので全⾝療法とも呼ばれる
がん細胞の増殖を制御する
正常細胞にも作⽤し様々な副作⽤を起こす
•抗がん剤(化学療法薬)
•分⼦標的薬(抗体医薬・⼩分⼦治療薬)
•内分泌療法(ホルモン療法)薬
•免疫療法(免疫チェックポイント阻害薬)
効果・安全性が確認され、ガイドラインで推奨されている標準的な治療法を選択
標準的な投与量、スケジュールを守る(レジメン遵守)
副作⽤対策を講じて⽤量強度を保つ
抗がん剤の主な副作用
- ⾻髄毒性(好中球減少、⾎⼩板減少、貧⾎)
- 脱⽑
- 感染症
- ⼝内炎
- 吐き気・嘔吐
- 下痢・便秘
- 肝機能障害・腎機能障害・⼼毒性・間質性肺炎
- ⽪膚障害
- 味覚障害・嗅覚障害
- 末梢神経障害
- 出⾎性膀胱炎
- ⽪膚障害
- ウイルス再活性化
- 妊孕性への影響
抗がん剤治療中の主な口腔内トラブル
•⼝内炎、粘膜炎
•⼝腔乾燥症
•味覚障害
•⻭⾁出⾎
•感染
•末梢神経障害
•⾻髄炎、顎⾻壊死
侵襲的な⻭科治療が必要な場合
•⽩⾎球数(発熱性好中球減少)、⾎⼩板数に注意
•薬物療法のスケジュールと⻭科治療のタイミングを確認するなど、医科と⻭科の間で情報共有が必要
集中治療・緩和ケア
●⽣命の危機にある重症患者を、24時間を通じた濃密な観察のもとに、⾼度な医療技術を駆使して強⼒かつ集中的に治療すること
●⼈⼯呼吸中、絶飲⾷中、⼝腔ケアが制限されている患者が多い
①意識障害あるいは昏睡
②急性呼吸不全あるいは慢性呼吸不全の急性増悪
③急性⼼不全(⼼筋梗塞を含む)
④急性薬物中毒
⑤ショック
⑥重篤な代謝障害(肝不全、腎不全、重症糖尿病など)
⑦広範囲の熱傷(⽕傷)
⑧⼤⼿術後(⼼臓⾎管外科、消化器・⼀般外科、脳神経外科など)
⑨救急蘇⽣後
⑩その他、外傷や破傷⾵などの感染症で重篤な状態
がんの場合:
治療に関連しておきた呼吸・循環・代謝などの急性機能不全や、侵襲の⼤きい⼿術後などが対象
緩和ケアとは
- 苦痛に焦点を当てたケア
- 苦痛を予防し緩和することにより、患者・家族の⽣活の質(QOL)を改善する取組
- ⼈がその⼈らしく⽣き抜くために、さまざまな専⾨職からなるチームで、がんに伴う⼼と体のつらさを和らげる取組
- ⽣命を脅かす病に関連する問題に直⾯した患者と家族が対象
がん患者が経験する苦痛
●70%は痛みを感じる
●痛みだけでなく、複数の苦痛を体験
- 倦怠感32~90%
- 呼吸困難 10~70%
- 悪⼼・嘔吐 6~68%
- ⾷欲不振 30~92%
- 抑うつ3~77%
- 不安13~79%
緩和ケアはいつ始めるか
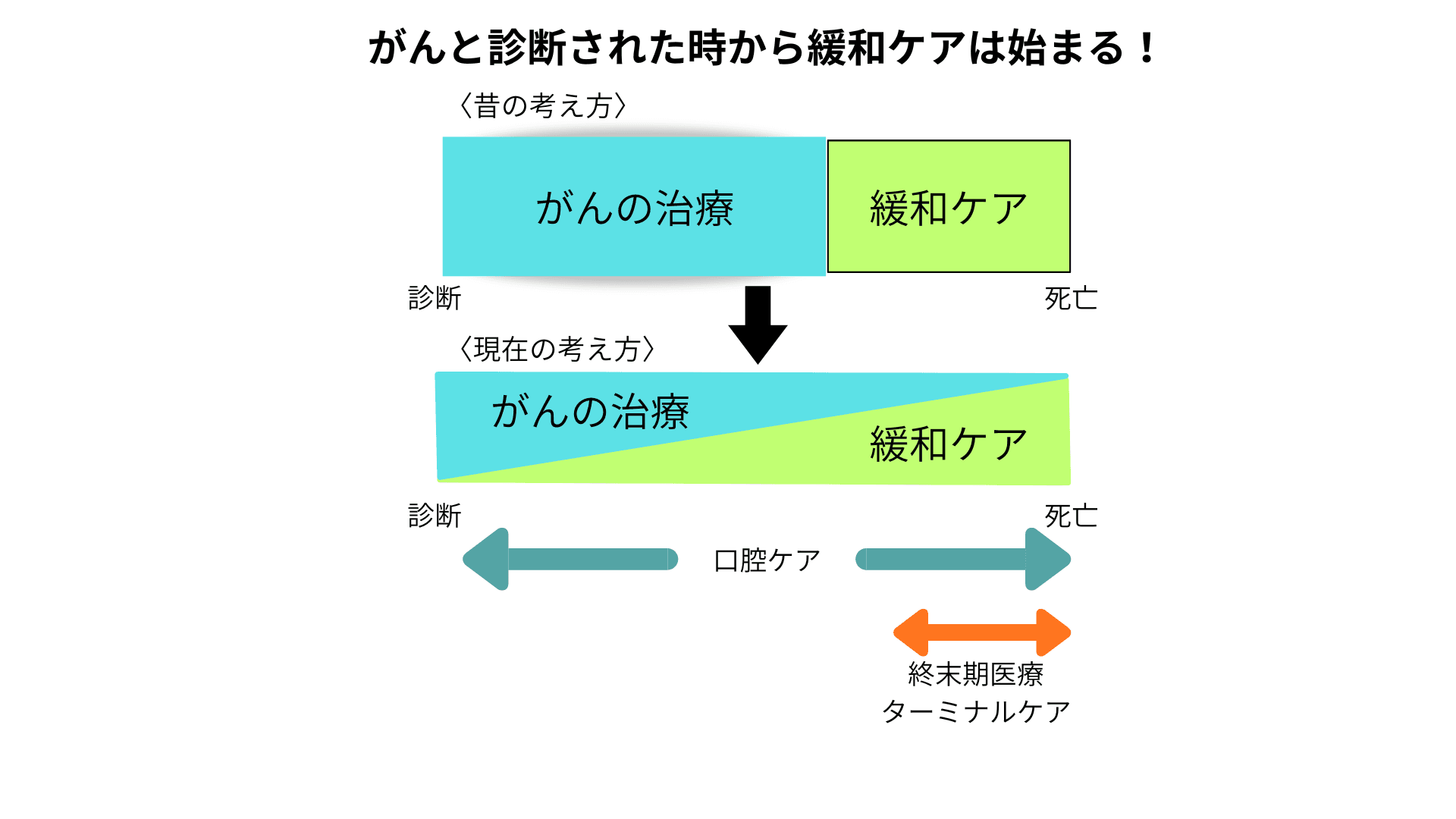
終末期の口腔ケア
●終末期医療の目標は、患者さんが穏やかに尊厳を持って自分らしく死を迎えられること
●死期が迫った終末期にも様々な口腔トラブルが発生する!
・身体的な苦痛に注意やケアが集中しやすく、口腔トラブルへの対応が後手に回りがち
・全身状態の悪化によりセルフケアが困難に
口腔トラブル
- 口腔乾燥
- 口腔カンジダ
- 口腔粘膜炎
- 口臭
- 口内不衛生・舌苔
- 口内出血
- 味覚障害
- 義歯の不具合、齲歯
⇩
結果
- 身体的苦痛を増強
- 精神的苦痛を増強
- 社会的苦痛を増強
- QOL低下
- 感染リスク上昇
- 内服、症状緩和が困難
- 水分摂取量、経口摂取量減少
- 食べる楽しみが減少
苦痛を軽減するために口腔ケアが必要
がん予防
がんの一次予防(リスク低減)
がんになりやすい要因を除く
がんのリスク因⼦(危険因⼦)
- 遺伝
- 加齢
- ⽣活習慣
- 感染
- 職業
- 環境要因
- ⽣殖、ホルモン環境
- 医薬品、放射線など
科学的根拠に基づくがん予防
日本人のためのがん予防法(5+1)
- 禁煙
- 節酒
- 食生活の見直し:塩分を抑え、野菜を食べ、熱いものは少し冷ます
- 運動
- 適正体重の維持
+感染症の検査
- B型肝炎 ←ワクチン
- C型肝炎 ←治療
- ピロリ菌 ←除菌
- HPV ←ワクチン
- HIV ←人工栄養、コンドームによる避妊
生活習慣や感染は自分の努力である程度なんとかできる
がんの二次予防(がん検診)
| 種類 | 対象 | 間隔 | 検査法 |
|---|---|---|---|
| 胃がん | 50歳以上(69歳以下) | 2年ごと | 胃内視鏡 |
| 大腸がん | 40歳以上(69歳以下) | 毎年 | 便潜血検査 |
| 肺がん | 40歳以上(69歳以下) | 毎年 | 胸部X線、喀痰検査 |
| 乳がん | 40歳以上(69歳以下) | 2年ごと | マンモグラフィ |
| 子宮頸がん | 20歳以上(69歳以下) | 2年ごと | 視診、内診、細胞診 |
| 総合がん検診 | 40歳、50歳 | 節目検診 | 上記の検診を同時に実施 |
遺伝性腫瘍の存在
- ⾎縁者にがんが多い
- 家系内に稀ながんの⼈がいる
- 家系内に若くしてがんになった⼈がいる
- 同じ臓器に複数個のがんができる(多発がん)
- 複数の臓器にがんができる(重複がん)
- 左右にある臓器の両⽅にがんができる(両側性)
対策:遺伝カウンセリング、遺伝子診断、個別化治療
がんの予防と検診のポイント
- 予防には⽣活習慣の改善が⼤切(遺伝⼦は弾を込め、環境は引き⾦を引く)
- 対象年齢になったら科学的根拠のあるがん検診を定期的に受ける(繰り返し受ける)
- 要精査と判定されたら、必ず医療機関で精査を受ける
- ⾃覚症状がある時は医療機関を受診
- 遺伝性腫瘍の可能性に注意
がん診療と周術期口腔管理のまとめ
| がん診療と関連したトラブル | |
|---|---|
| 口腔内 | ・粘膜損傷 ・軟部組織壊死、瘢痕形成、開口障害 ・歯牙損傷、脱落 ・口内炎、粘膜炎 ・骨髄炎、顎骨壊死 ・感染 ・口臭、口内不衛生、舌苔 ・口腔乾燥症 ・う蝕 ・味覚障害 ・義歯の不具合 ・歯肉出血 ・疼痛など |
| 口腔外 | ・誤嚥性肺炎、敗血症、創感染などの感染症 |
⇩⇩
- 術後の早期回復に影響、がんの治療に影響
- 口の4大機能の障害(飲食、会話、呼吸、表情)
- 日常生活に影響、QOLが低下
- 命に係わる


