認知症を知る~訪問診療の現場から~
これからの日本の認知症は
団塊ジュニア世代が65歳以上になる2040年
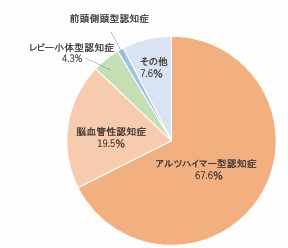
認知症は584万人→高齢者の15%=6.7人に1人 (厚労省推計)
⇒地域全体でのサポートが必要
認知症の種類と特徴
- アルツハイマー型認知症
- レビー小体型認知症
- 脳血管性認知症
アルツハイマー型認知症
脳にアミロイドβが蓄積し神経が破壊。
比較的緩やかに進行していく。
- 同じ質問を繰り返す
- 段取りが悪くなる(料理など)
- 日にちがわからなくなる
- 約束を忘れる
脳血管性認知症
脳梗塞や脳出血などによって血流不足で脳神経が損傷
- 意欲が低下する
- 物忘れがある割にはしっかりしている(まだら認知症)
- 手足の麻痺がある
レビー小体型認知症
脳の神経に異常なたんぱく「レビー小体」が蓄積して脳神経が破壊される。
- 子供や虫が見えるという(幻視)
- 夢を見て大声を出す
- 物忘れは軽い
- 手が震えたり、パーキンソン症状がある
加齢による物忘れと、認知症の違い
| 加齢による物忘れ | 認知症 |
| 生理的な現象 | 脳の神経細胞の変性・破壊 |
| 体験したことの一部を忘れる (ヒントがあれば思い出せる) | 体験したこと自体を忘れる (ヒントがあっても無理) |
| ほとんど進行しない | 徐々に進行する |
| 判断力は変化ない | 判断力は低下する |
| 物忘れを自覚している | 忘れたことを自覚できない |
| 日常生活に支障はない | 日常生活に支障がある |
認知症前段階(可逆)のMCIとは
軽度認知障害:MCI
本人または家族から見て認知機能の低下を認めるものの日常生活には支障がない状態
1年で約5~15%が認知症に移行
1年で約16~41%が健常な状態に戻る

MCI、認知症の診断チャート
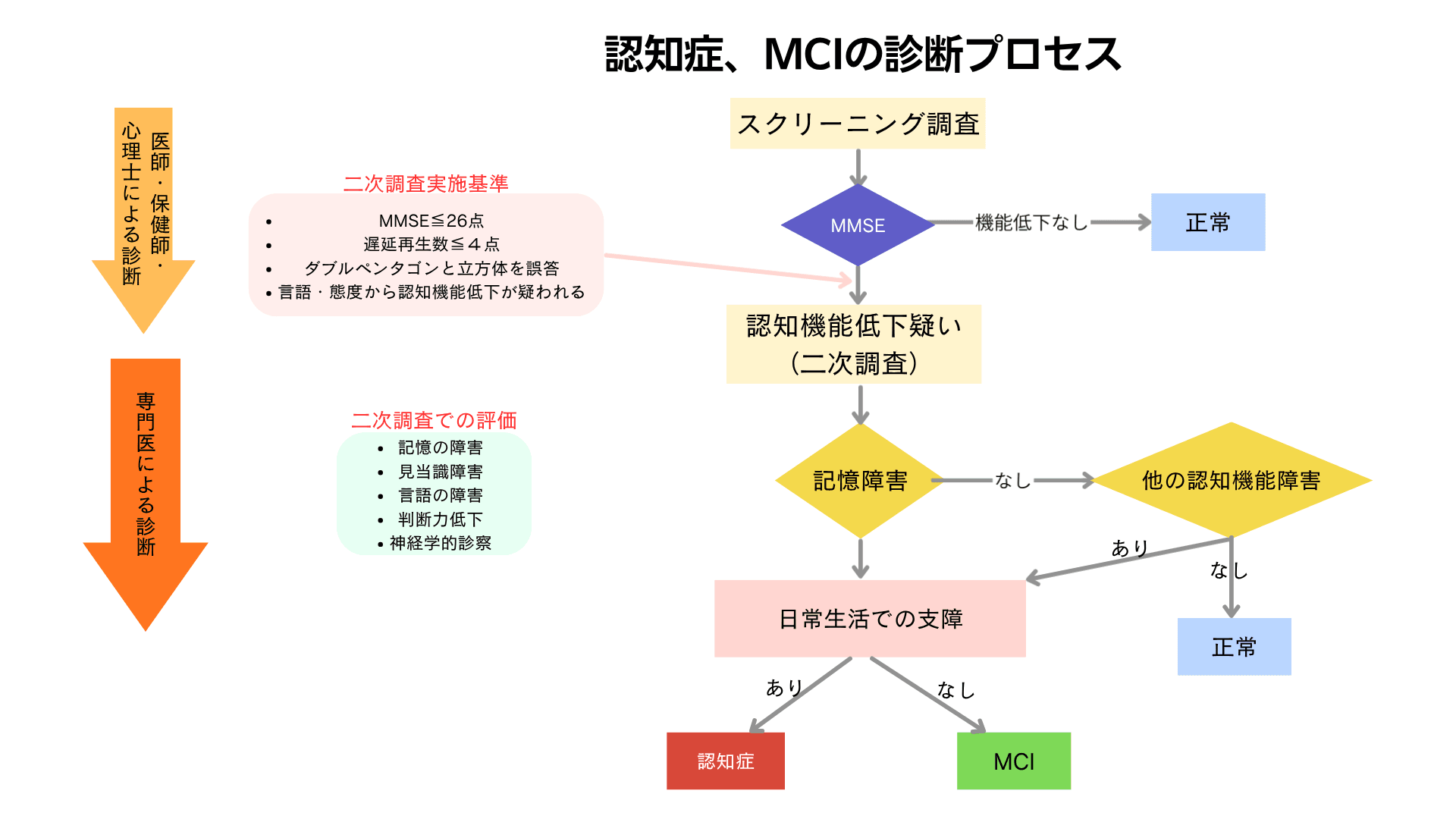
認知症の鑑別
認知症の鑑別チャート
【認知症(広義)の疑い】
除外➡加齢に伴う物忘れ(正常範囲内)
除外➡軽度認知障害(MCI)
除外➡薬の副作用、意識障害(せん妄)、うつ病、てんかんなど
鑑別➡内科的疾患:代謝性・内分泌疾患、感染症、アルコール性などによる認知症
鑑別➡外科的疾患:正常圧水頭症、慢性硬膜下血腫、脳腫瘍
除外・鑑別後残ったもの=認知症
治療により治る可能性のある認知症
| 原因 | 疾患名 |
|---|---|
| 感染症 | 脳炎、神経梅毒 |
| 腫瘍 | 原発性脳腫瘍、転移性脳腫瘍 |
| 外傷 | 慢性硬膜下血腫、脳挫傷 |
| 髄液循環障害 | 正常圧水頭症 |
| 内分泌障害 | 甲状腺機能低下症、副甲状腺機能亢進症など |
| 中毒、栄養障害 | アルコール中毒、ビタミンB12欠乏症など |
認知症の進行抑制薬
| 一般名 | ドネべジル | ガランタミン | リバスチグミン | メマンチン |
|---|---|---|---|---|
| 商品名 | アリセプト | レミニール | イクセロン | メマリー |
| 作用機序 | コリンエステラーゼ阻害薬 | NMDA受容体拮抗薬 | ||
| 適応症 | 軽度~重度 DLB | 軽度~中等度 | 軽度~中等度 | 中等度~重度 |
| 剤型 | 錠剤、口内崩壊錠、細粒ゼリー、ドライシロップ | 錠剤、口内崩壊錠、液剤 | 貼付剤 | 錠剤、口内崩壊錠 |
| 用法 | 1日1回 | 1日2回 | 1日1回 | 1日1回 |
| 代謝、排泄 | 肝代謝 | 肝・腎代謝 | 肝代謝 | 腎排泄 |
アルツハイマー型認知症に対する新薬
| 一般名 | レカネマブ | ドナネマブ |
|---|---|---|
| 商品名 | レケンピ | ケサンラ |
| 保険適応 | 2023年12月 | 2024年11月 |
| 適応症 | MCI~AD(軽度)MMSE22点以上(要アミロイドβの蓄積確認) | MCI~AD(軽度)MMSE20~28点(要アミロイドβの蓄積確認) |
| 作用機序 | アミロイドβの除去 | アミロイドβの除去 |
| 剤型 | 点滴薬 | 点滴薬 |
| 投与頻度 | 2週に1回 | 月1回 |
| 投与期間 | 原則1年半 | 原則1年半(アミロイドβ除去確認まで) |
| 副作用 | 脳浮腫、微小出血など | 脳浮腫、微小出血など |
認知症の主な症状と行動・心理(BPSD)
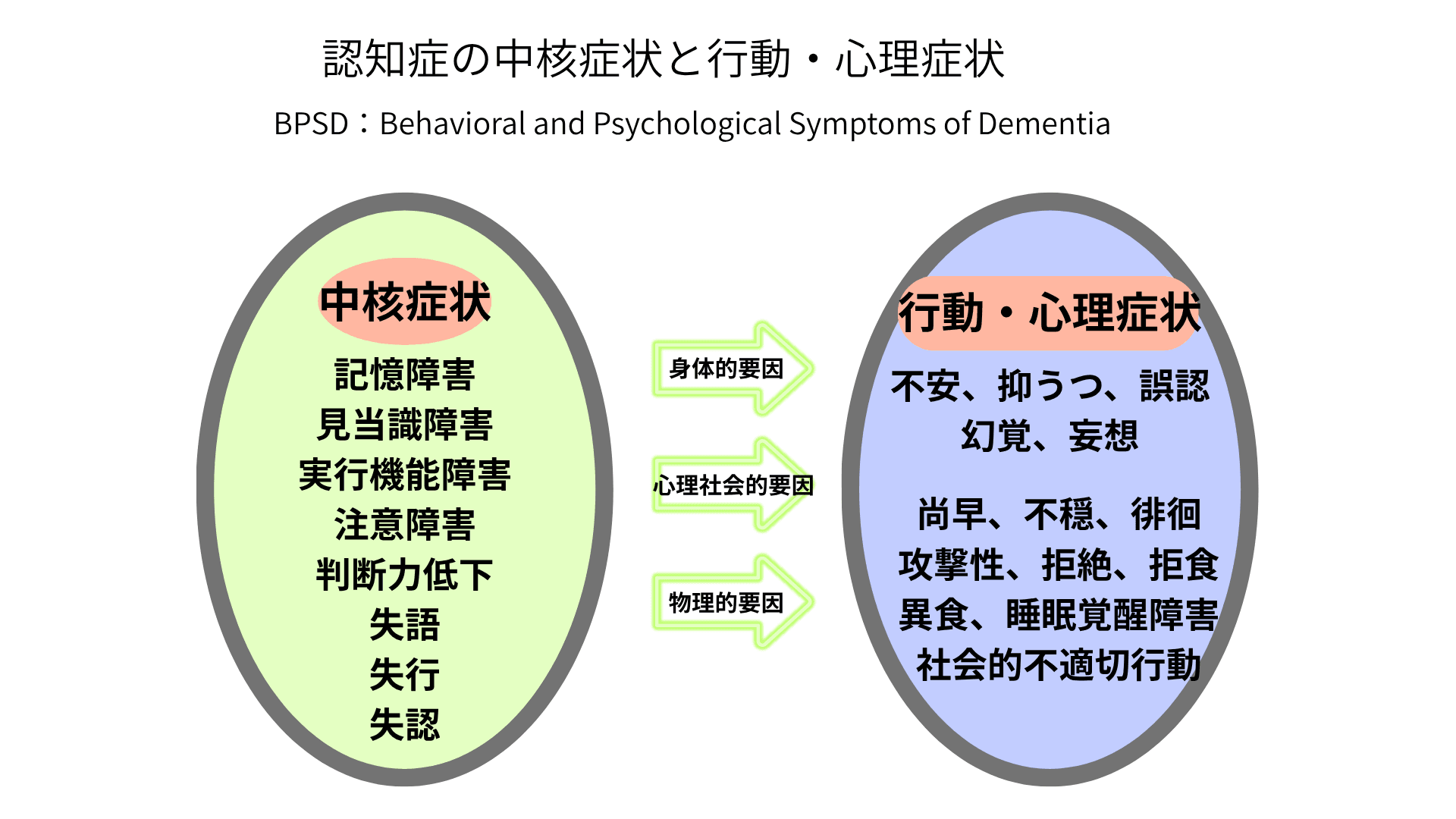
アルツハイマー型認知症の経過

認知症の方と接するとき
3つの基本姿勢
- 驚かせない
- 急がせない
- 自尊心を傷つけない
7つのポイント
- まずは見守る
- 余裕を持って対応する
- 声をかけるときは一人で
- 背後から声をかけない
- 優しい口調で
- 穏やかに、ハッキリと
- 会話は本人のペースに合わせて

普段の診察の時に意識する事
- 部屋に入る前にノック、インターフォン
- ご本人に挨拶してからご家族に挨拶
- 視線の高さを合わせる
- やることを口に出してから行う
- 説明はご本人にした後に改めてご家族にも説明する
- ご本人が他に気になっている事があれば先にやって頂く
- 拒否がある場合は時間を空けて
- 場にあった表情に注意
★あくまでも診察の中心はご本人であることを忘れない
日ごろの診療の中での認知症早期発見のために
- 同じことを言ったり聞いたりする
- 物の名前が出てこない
- 置忘れやしまい忘れが目立ってきた
- 以前はあった関心や興味が失われた
- だらしなくなった
- 時間や場所の感覚が不確かになった
- 慣れた場所で道に迷った
- 財布などが盗まれたという
- 些細なことで怒りっぽくなった
- 複雑な説明が理解できない
⇒気になることがあれば、まずかかりつけ医受診を勧める
歯科医院で知る、支える認知症
認知症を疑う
〇歯科診療は・・・
- 痛い!
- 怖い!
- 時間がかかる
- 頻繁に通わないといけない
- 主訴は、“違和感” “痛み”
- 細かな指示が必要
〇歯科医院は認知症の初期の段階を発見する地域の重要な医療機間
- 予約を間違えて来院する
- 予約時間の確認の電話が来る
- 受付でお札を使って会計する(計算ができない)
- 急に身なりが汚れてくる
- 口腔衛生状態が悪化する
(意欲の低下、嗅覚、味覚の低下) - 義歯が着脱できない 上下や方向が分からない
(空間認知の問題)
〇いま、認知症の人の口の中で起こっていること
- 歯科受診が途絶える
- 歯科の治療を受けられなくなる
- 口腔衛生不良からう蝕が多発し、カリエスパンデミックといえる状態になる
- 義歯の取り扱いが困難になる
- 義歯の誤飲事故が頻発する
- 咀嚼機能の低下により窒息事故が起こる
◙歯磨きに必要なステップ(実は結構大変なことをやっている)←認知機能の判定に
- 歯ブラシを持つ
- 蛇口を開く
- 歯ブラシを濡らす
- 歯磨き粉のキャップを空ける
- 歯ブラシに歯磨き粉をつける
- 歯を磨く
- コップをもって水を入れる
- 蛇口を閉じる
- 口をゆすぐ・・・
歯が多く残った弊害と口腔ケアの効果
8020を達成している方が50%を越えてきている昨今
歯が残っている数が増えると、相対的にむし歯の歯の数も増加してしまうのが現実…
75歳から84歳の約90%がむし歯の歯を持つのが実態です!
そんな実態の中、歯科衛生士により週1回、12か月間にわたり
口腔ケアと口腔機能向上訓練を行った結果、
認知症の進行を抑制できることがわかりました。
義歯を扱うことが困難となる
認知機能の状況をチェックする方法としては、
「義歯を入れてください」で、
- 1回で方向を合わせて装着可能
- 口に入れようとして合わせ直し、装着(口に入れていない)
- 口に入れてしまって、間違いに気づく
- 間違いに気づかない、装着できない
「右上の奥歯の内側を磨いてみてください」で、
- 場所を間違えずに巧みにブラッシングする
- 場所を間違えたが巧みにブラッシングする
- 場所はあっていたがブラッシングに巧緻性がない
- 理解できない(ブラッシングできない)
自分の歯が何本あるか?
上に何本?、下に何本?
- 3歯以内の差であっている
- 5本以内
- 5本以上
- 答えられない
といった段階で確認できます。
○認知症が増加する中、義歯の誤飲事故が頻発している
| 事故要因 | 搬送者数(人) | |
|---|---|---|
| 1 | 包み・袋 | 102 |
| 2 | 薬剤などによるもの | 85 |
| 3 | 入れ歯によるもの | 69 |
| 4 | 洗剤等 | 64 |
| 5 | 異物(不明) | 36 |
○介護施設での窒息も多い:486名(13施設)51名に発症!
危険因子は、
- 臼歯部咬合なし
- 認知機能低下あり
- 食事の自立度
終末期の機能低下のスピードは病態により違う
終末期の3つの軌道
がんなど
比較的長期間機能は保たれ、最後の数カ月で急激に低下
心・肺疾患
急性憎悪を繰り返しながら徐々に機能が低下、最後は急に訪れる
認知症・老衰など
機能低下した状態が長く続き、ゆっくりと死に向かう
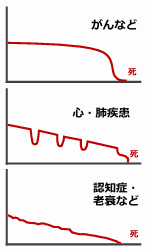
→終末期に向かう軌道の中で、歯や補綴物が曝される口腔内環境は、疾患の種類、全身状態の変化において一様ではない!
認知症・老衰など
機能低下した状態が長く続くため、歯や補綴物は、著しく悪い環境に長期間曝されることに
認知機能低下の進行と起こっていく事
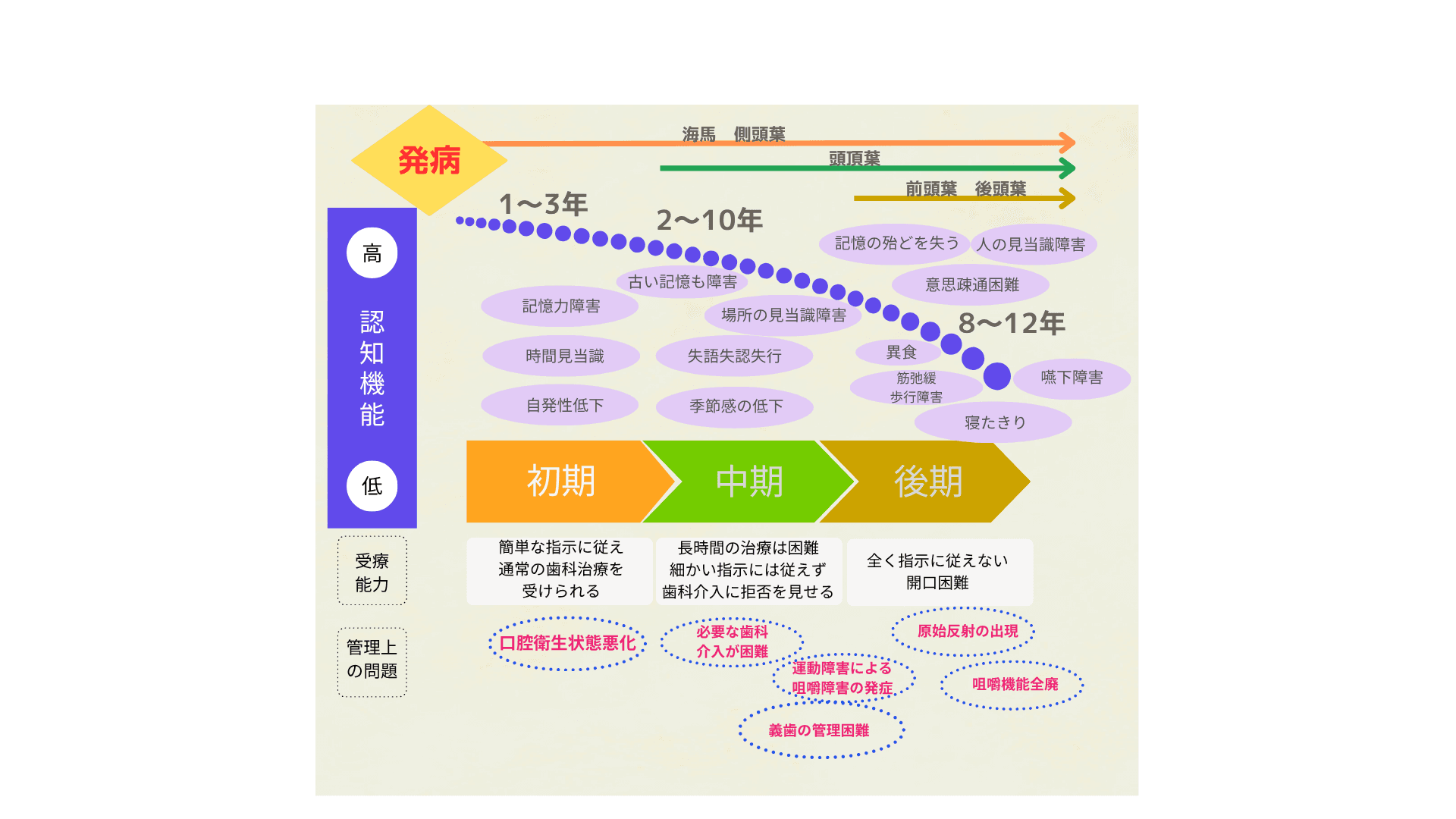
歯科として各ステージで出来ること
○初期
来るべきより治療困難な時期に備える⇒集中的積極的な歯科介入
●中期
運動障害による咀嚼障害⇒咀嚼機能の診断に基づく食形態の提案
□後期
嚥下機能の低下⇒誤嚥性肺炎の発症予防を目的に介入
認知機能の評価
- MMSE (Mini-Mental State Examination:ミニメンタルステート検査)
- HDS-R(Hasegawa’s Dementia Scale-Revised:改訂⾧谷川式認知症スケール)
- CDR(Clinical Dementhia Rating:臨床認知症評価法)
- FAST(Functional Assessment Staging Test:アルツハイマー型認知症の重症度評価)
1.MMSE
•見当識、記憶、計算、言語能力、図形能力を評価する
•一般に、30点満点中、23点以下で認知機能低下(認知症の疑い)と判断する
4.FAST
•アルツハイマー型認知症の病期分類に用いられ、1(正常)~7(高度)の7段階に分類される
•主としてADLを尺度として評価する観察式認知機能評価尺度
| ステージ | 特徴 |
|---|---|
| 1.正常 | 主観的にも客観的にも機能低下は認められない |
| 2.年齢相応 | 物の置き忘れや物忘れが起こる |
| 3.境界状態 | 職場で複雑な仕事ができない |
| 4.軽度 | 金銭の管理、買い物など日常生活にも支障をきたす |
| 5.中等度 | TPOに合わせた適切な服を選べない。着替えや入浴を嫌がる。 |
| 6.やや高度 | ・着衣:1人で出来ない ・入浴:介助が必要 ・排泄:トイレの水の流し忘れ、拭き忘れ。尿・便失禁など |
| 7.高度 | ・言語機能:語彙が6個以下に低下「はい」など。1つの単語しか理解できない。 ・身体機能:歩行や座位の保持ができない。笑顔がなく、昏迷や昏睡に陥る。 |

実症例
・80代後半女性(家族:90歳代の夫と60歳代の長女夫婦と同居)
・主訴:前歯が揺れる。食事を摂りたがらない(家族が主体の訴え)
・既往歴:陳旧性心筋梗塞、アルツハイマー型認知症
・現病歴:7年前に認知症の診断、3カ月前に誤嚥性肺炎
・認知症の状態:FAST:6c ほぼすべての生活機能に介助が必要だが、介護抵抗もある(入浴、服の着替えを嫌がる)
・口腔内所見:前歯のブリッジは著しい動揺を示す。
・レントゲン撮影、口腔ケアを行おうとすると、激しく抵抗
・説明を繰り返すも理解できず、手や体を抑えての処置となる。
経過
- DHが口腔ケアを実施しようとしたところ、激しく抵抗される。
- 「やめろー」「人殺し」と大きな声で抵抗し、唾を吐きかける。
- Drとソファーに押さえつけながら、さらには、開咬器を使用ながら口腔ケアを行った。
- その間、患者さんの抵抗は続き、声も枯れるほど叫んだ。
さて・・・
〇考え方
•前歯のブリッジをこのまま放置していると、痛みはとれることはなく、咀嚼障害が継続する。動揺が著しくなり、自然脱落、誤飲の恐れもある。☚治療しないことによって起こるリスク
•抜歯は上顎ほぼ全部。その後総義歯となるが、完成させたとしてもうまく使いこなせない恐れがある。☚治療の成果の不確実性
•治療方針について説明しても理解が困難な患者に対して、抜歯などの処置をするには、抑制しながらの処置となる。果たして、それは患者の意に沿うことなのか?☚尊厳の維持
医療従事者の倫理と患者の幸福
善行原則・無危害原則
患者の立場に立った”善い行為”
患者が被る可能性がある害を最小限にする努力をする
自律尊重原則
- 患者は自分の治療を拒否または選択する権利がある
- 自分の受ける医療の内容を理解し、それを受けるか否かを判断する能力が必要
- 患者が良い判断をできるように支援する必要がある
※患者に意思能力がない場合⇒患者の自立を尊重するとかえって最善の利益を損ねるかも・・・
➡本人の「痛いこと、嫌なことされたくない」という意思も尊重しつつ、患者の被る害を最小限にとどめる努力をする必要がある
歯科医療者だけで抱え込まず、治療やケアの必要性や治療によって得られる見積もりを共有する。
患者の幸福と最善の利益を得るために必要な話し合いを繰り返し、ケアの内容を決定していく話し合いのプロセスが重要!
抜歯してくれる先生は患者のこの先のことを考えている
終末期における歯科患者の倫理的論点
患者側の問題
◦高齢者が有している価値観:歯は年だから抜けて当たり前
医療者側の問題
◦恩恵が少ない過剰な医療ケア:口腔に運動障害がある患者への義歯製作や歯冠修復
◦過少と思われる医療ケア:要抜去歯(残根歯、重度歯周病歯)の放置や不適切な治療
社会側の問題
◦エイジズム(agism)
こんな年なんだから歯なんか入れなくてよいといった不適切と思われるもの
◦経済的問題:直接命とかかわらないと思われる


