急変対応は突然、起きると覚悟!
- いきなり、胸骨圧迫を5cmの深さで、100回/分で行う
- 胸骨圧迫を始める前にまず応援を呼ぶ
- 酸素投与についてもう一歩、考える
歯科で起こりやすい偶発症
- 血管迷走神経反射(偶発症の中の7割、1年で1.9人/Dr.1名)
- 過換気症候群
- 誤飲・誤嚥
- 異常高血圧
- 局所麻酔中毒
- アナフィラキシーショック
とにかくバイタルサイン!
- 血圧(収縮期/拡張期)mmHg-130/80
- 脈拍(または心拍数)bpm -60~80
- 経費的動脈血酸素飽和度SpO2% -95
急変時『何もしない事』が1番のリスク
何処からが、救急なのか?
- いつもと、様子が違う?
- さっきまでと、様子が違う?
- 局所麻酔後に、様子が変化?
- 抗菌薬・鎮痛薬を服用後
- 数十分後に顔面浮腫・蕁麻疹・呼吸苦?
- 急に診療中に胸痛・動悸を自覚
- 処置中に喘鳴を伴う呼吸苦
- 意識が遠くなって、やがて失神
- 嘔気を伴う激しい頭痛やめまい、片足がや片手が動かしにくい・ろれつが回らない・失禁
- 急変後に心停止したら?
患者さんの命を守る行動が取れますか?BLS
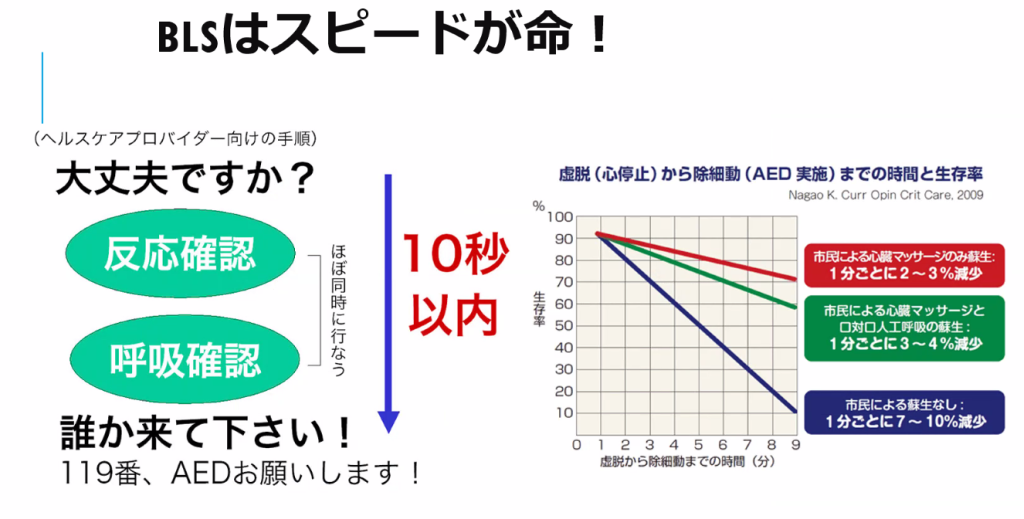
①意識はあるか
両肩を叩く(片麻痺の注意)、大声で呼ぶ
➡院内スタッフを集め各自に具体的な指示をする(名指しで)
- 119番通報係
- AED準備係
- モニター装着係
ただでさえ非日常で緊迫した状況。
焦らない人はいない。
しかし全員があたふたしたら、まとまるものもまとまらない。
率先してリーダーとなること。
たとえ心の中が焦っていても冷静さを失わず平静を装って!
②呼吸はしているか
頭部後屈顎先挙上法で気道確保
※10秒以内、迷ったら「呼吸なし」、死戦期呼吸も「呼吸なし」
救急隊を呼び、回復体位にする
同時に頸動脈が触知可能か確認
10秒以内に触知できなければ胸骨圧迫からCRPを開始する
!
③直ちにCRP(心肺蘇生)を開始
胸骨圧迫からスタート
- 押す場所:胸骨の下半分(剣状突起を押さない)
- 押す深さ:約5㎝(6cm以上で外傷発生率上昇)
- 回数 :100~120回/分(140回以上で浅くなる可能性上昇)
※圧迫したら毎回解除する事!→疲れると戻せなくなる
胸壁が元の位置に戻るときに全身から心臓へ血液が戻る
ドラえもんの歌(118回/分)
④胸骨圧迫30回に対し、人工呼吸2回
1秒かけて胸が上がる程度に吹き込む
※思いっきり吹き込みすぎると肺損傷や静脈還流の妨げに
ハンズオンリーのCRPでも=胸骨圧迫のみ
心肺蘇生は救急隊が到着するまでOR AEDが到着するまで絶え間なく行う(中断はいつでも10秒以内)
⑤AEDの装着
すぐに電源を入れる
パッドを装着
貼る位置はパッドに描かれた絵の通りに貼る
未就学用がなければ大人用でも可(接触してしまうときは、胸と背中)
デンタルチェア上での胸骨圧迫
デンタルチェア上では圧迫の力が抜けやすい!➡
水平位でユニットの上半身部の下に丸椅子などを置き、丸イスにつくまでユニットを下げる
自信を持って使うAED
- 解析してくれるのでAEDが有効
- 心電図は慣れてないと無理!
- それを自動解析してくれるのがAED
- 電気ショックが必要なければ流れない。とにかくパッドを貼る!
「電気ショックは必要ありません」
AEDにこう言われたら戸惑いますよね・・・
無脈性の電気活動または心停止の状態であると考えられ、心肺停止状態であることに変わりない。
我々にできることは胸骨圧迫を続けること!その際パッドはつけたままにする2分ごとに心電図解析をしています。
救急車が到着するまで9.4分
○救急隊の到着まで何もしなければ助かる確率はほぼなくなる!
○迅速に胸骨圧迫を始めれば、電気ショックが10分後になったとしても60%救命できる!
BLSまとめ
歯科での偶発症について
最も頻度が高い血管迷走神経発作
■歯科に対する恐怖心、不安感情の上に疼痛刺激が加わることで発生
〈症状〉気分不良の訴え、顔面蒼白、冷や汗、嘔気、意識消失
〈バイタルサイン〉血圧低下、徐脈、まれに心停止
〈対応〉水平位にして下肢挙上、酸素吸入(4~6L/分)
過換気症候群
■心因性反応のひとつ。圧倒的に女性に多い。
〈症状〉呼吸数の増加、一回換気量の増加、手指の痺れ、筋硬直、けいれん、吸気困難感、空気飢餓感
〈バイタルサイン〉あまり変化ない
〈対応〉とにかく落ち着かせる。息をこらえ、ゆっくり呼吸するよう促す。いっぱい吐くことが重要。
最も気を付けたいアナフィラキシーショック
■発生は稀だが、発症すれば症状は激烈で、進行が早く重篤。もっとも迅速な対応が求められる
■通常起因物質投与後数分以内に発症(経口の場合は30分程度)
■歯科では抗生剤、鎮痛剤、局所麻酔薬に注意
■症状が出現する順番が決まっている
〈症状〉気分不快、腹痛、口唇手足のしびれ感
→皮膚掻痒感、皮膚紅潮、蕁麻疹
→喘鳴、呼吸困難感、血圧低下、頻脈
→意識消失→呼吸停止→死亡
※心停止までの時間は静脈投与5分、浸潤麻酔15分、経口30分

〈対応〉とにかく迅速さが求められる
皮膚症状に加え消化器症状、呼吸器症状、循環器症状が認められる場合は119番通報し、できる限りの処置を行う。
- 人を集める、役割分担
- アレルゲンと考えられるものをすべて除去
- バイタルサインのチェック
- 水平位、下肢挙上、酸素投与(6~8L/分)
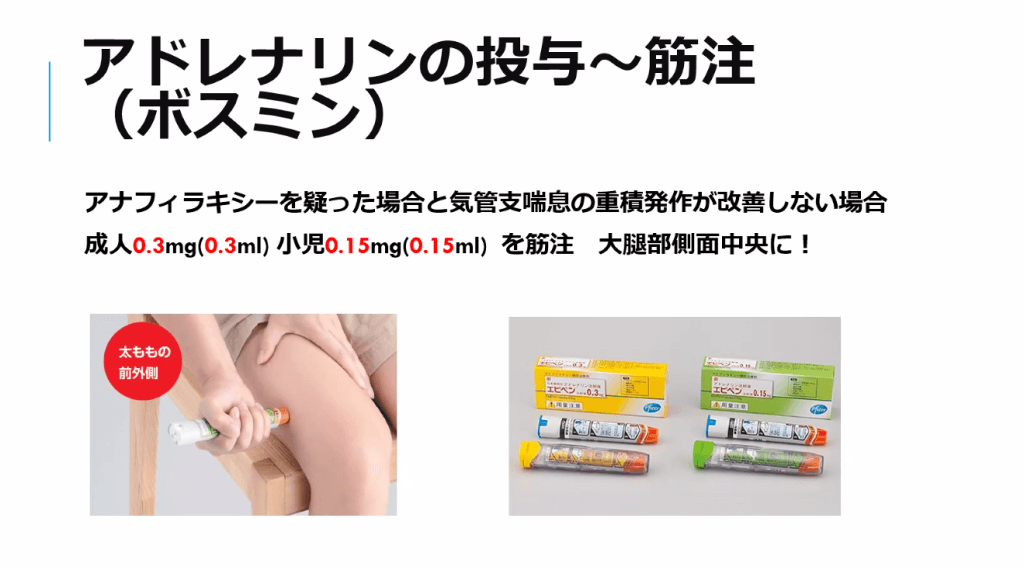
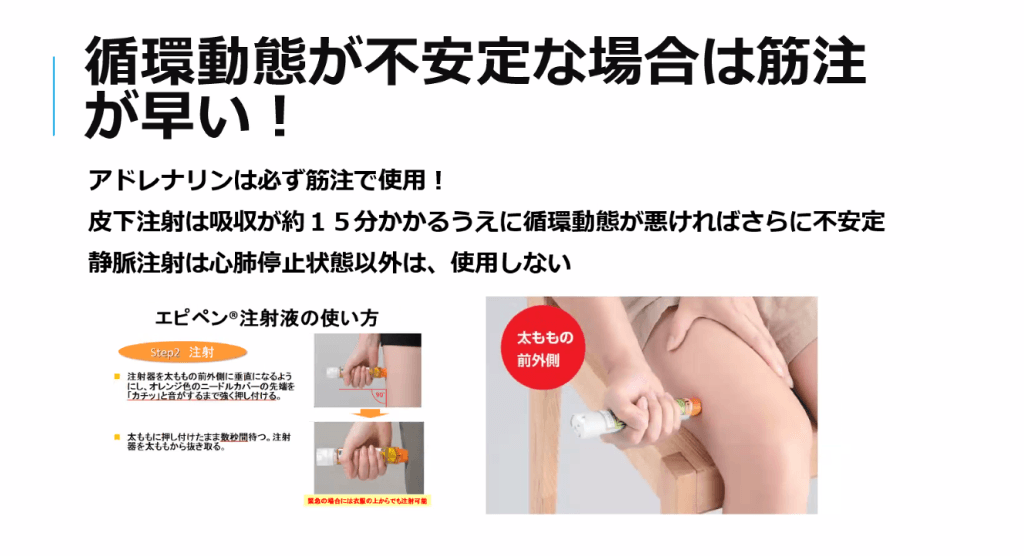
- エピペンの注射(アナフィラキシーじゃなかったとしても大丈夫)
- 妊婦や小児への投与もためらわない(投与時刻記録)
- 静脈路の確保
歯科治療中に気を付けたい基礎疾患
※問診表に自己申告しない場合もある!
高血圧症
- 日本では4300万人
- 治療を受けているのはその半数
- 高度の肥満、糖尿病患者、中高年以降の患者はスクリーニングもかねて治療前の血圧測定が望ましい
- 収縮期180以上の時は、その日の処置は中止
- 激しい頭痛、片麻痺などがみられる場合は脳血管障害が懸念されるため119番通報
狭心症
- 前胸部、胸骨下部の胸痛、不快感、絞扼感
- ストレス刺激が誘因
- アドレナリン添加麻酔薬による頻脈に注意
- シタネストの使用も選択肢に
- 患者が持参している予防薬やニトロ舌下錠を予防投与してもよい
心筋梗塞
- 心筋梗塞後30日経過していない時は避けるべき
- 必ず対診を取る
- ストレスを与えず血圧脈拍の安定を図りながら治療を行う
気管支喘息
- 必ず対診を取る(発作の誘因(注水だけでも起こるかも)、コントロール状況、発作の頻度、投薬内容、発作時の対応)
- 軽症以外は口腔外科での処置が望ましい
- 発作発症時は座位にして酸素投与、緊急吸入薬を吸入させる
- アスピリン喘息患者の投薬には注意


