わが国における高齢化率(65歳以上の人口が総人口に占める割合)
は2023年9月15日現在29.1%と過去最高であり(総務省統計局の人口
推計より)、超高齢社会に突入しています。
超高齢社会とはWHO (世界保健機関)と国連の定義に基づき、65歳
以上 の人口(老年人口)が総人口(年齢不詳を除く)に占める割合(高
齢化率)が21%超の社会のことです。日本は、2007年に21%を超え、速
いペースでこの割合が増えています。
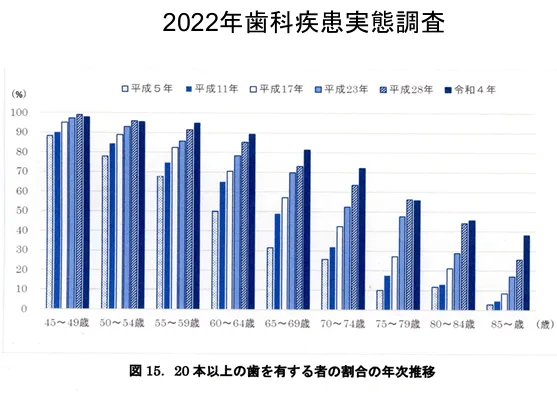
歯科医院においても高齢者の割合が多くなり、その対応に追われて
いるのが現状で、残存歯数も増え、根面う蝕に悩むケースが増えてきているのが現状です。
根面う蝕とは
定義:歯肉退縮により露出した歯根面に生じるプラーク中細菌の酸産生による歯質の脱灰病変である。(杉浦直樹.根面う蝕の疫学的状況と予防。東京都歯科医師会雑誌.2023;71(5):265-270.)
生態学プラーク仮説:
頻繁な砂糖摂取あるいは唾液分泌の減少による糖クリアランス(口腔内の糖が
唾液により希釈されたり口腔から除去されたりすること)の低下の後に、プラーク中で低pH状態が繰り返されることにより、常在微生物叢のバランスが
崩れ、酸産生菌種および酸耐性菌種が増殖しやすい環境となり、その結果、
局所がう蝕に罹患しやすくなるという仮説。
⇒ 初期う蝕に注目するようになった(進行予防)
根面う蝕の特徴とリスク因子
〇根面う蝕の特徴
- 加齢や歯周治療後に露出した根面を構成するセメント質や象牙質は、コラーゲン主体の有機成分を含む。
- セメント質や象牙質の脱灰臨界pHは6.4以下で,エナメル質の5.5以下よりも高い。⇒エナメル質より溶けやすい
- 根面う蝕の進行には無機成分の酸脱灰に加えて,有機成分のタンパク質の分解を伴うため,エナメル質う蝕の予防法が必ずしも根面う蝕の予防に効果的とはいえないようである。
(福島正義. 高齢者の根面う蝕の予防と治療. 日本歯科医師会雑誌, 2014;67:6-17.)
〇根面う蝕の好発部位
- 歯肉縁に接するセメントエナメル境、とくに隣接面歯頚部
- 抜去歯による調査では、頬舌側より隣接面、とくに遠心面に観察された。
- 歯種別では、上顎前歯、上下顎犬歯部の罹患率が高い。
- ほとんどがセメント-エナメル境か補綴物マージンに沿って発生している。
- 歯頚部は形態的に広範囲にプラークが停滞しやすいために脱灰が側方に広がり、歯頚部を取り巻くように環状に軟化が生じることも少なくない。しかし、歯髄方向への進行速度は緩やかである。
(福島正義,歯根面う蝕の治療法,眞木吉信,福島正義,鈴木丈一郎編,
歯根面う蝕の診断・治療・予防,71-89,医学情報社,東京,2004.)
(石川昭,山本龍生,渡辺豊,平野直哉,渡邊達夫,抜去歯でみた根面
う蝕の分布,口腔衛生誌,48,78-84,1998.
日本歯科保存学会編:根面う蝕の治療ガイドライン.第1版,2022. 10p)
〇根面う蝕のリスク因子
- 根面う蝕のリスク因子はプラークが多いこと、炭水化物の摂取頻度が高いこと、唾液量が減少していること、さらにフッ化物を使用していないことは、歯冠う蝕と同じ。
- 歯肉退縮による根面の露出とともに加齢に伴う身体能力や認知能力、ブラッシング技量の低下により根面う蝕の発症は増加する。
- 放射線療法や服用薬の副作用による唾液分泌量の減少は根面う蝕のリスクを著しく高める。
- 露出した根面はう蝕に対して不利な環境に置かれているので、根面う蝕が発症した場合、患者の状況を確認し根面う蝕のリスクを把握しなければならない。
- また、過去のう蝕経験も確認する必要がある。
(Bignozzi I, Crea A, Capri D, Littarru C, Lajolo C, Tatakis DN. Root caries: aperiodontal
perspective. J Periodontal Res, 2014;49:143-16)
〇根面う蝕のリスク因子の改善可能項目
•患者自身の因子-変更不可能
年齢-高齢者(歯肉退縮による根面露出)
自己免疫疾患-シェーグレン症候群
放射線療法などによる唾液腺の損傷
過去のう蝕経験
•患者を取り巻く環境因子
服用薬剤-改善困難
生活様式-改善可能-飲食の回数や食事内容、フッ化物の使用
•口腔内の因子
唾液分泌量や緩衝能-改善困難
プラーク量やミュータンス菌・ラクトバチルス菌量-改善可能
根面う蝕のマネジメント

〇非保存修復治療(う蝕リスクコントロール)
実質欠損が浅く0.5mm未満の活動性初期根面う蝕病変の
場合、保存修復治療を行わずフッ化物を用いて再石灰化を
図り、う蝕をマネジメントすることが推奨されている。
〇保存修復治療(切削介入)
実質欠損が0.5mmより進行し,明らかなう窩が認められる
場合は、う蝕除去と充塡処置が必要である。
根面う蝕の修復材料にはコンポジットレジンとグラスアイオ
ノマーセメントが用いられる。
(福島正義. 高齢者の根面う蝕の予防と治療. 日本歯科医師会雑誌, 2014;67:6-17.)
活動性初期根面う蝕病変とは?
肉眼的に表面の陥凹が軽度なsoft lesion(軟化病変)および
leathery lesion(皮革様病変)である。
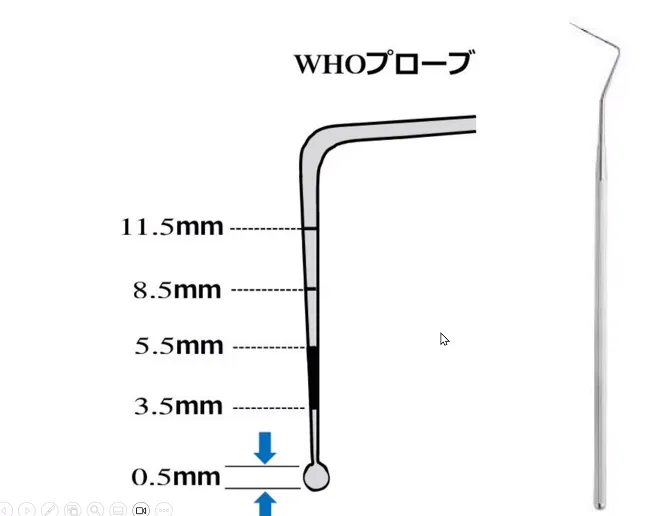
具体的には、プローブによってソフト感あるいは粘ついた感じが触知され、実質欠損がおおよそ0.5mm未満の病変を指す。
(日本歯科保存学会編:う蝕治療ガイドライン.第2版詳細版,2015, 193p.)

根面う蝕のリスクコントロール
•根面が露出していない場合:
歯肉退縮の予防:
*歯周病の重症化を防ぐための早期治療、さらには歯周病予防の実践
*オーバーブラッシングの回避
*メインテナンスやSPTでの定期的な管理
•根面が露出している場合:
①根面被覆
②根面う蝕に対するリスクコントロールプログラム
欠損が浅い(0.5mm未満)が、活動性の初期根面う蝕には
- フッ化物を用いた非保存修復的治療を行って再石灰化を試み、う蝕を管理することが推奨されている。(推奨グレードB:科学的根拠があり、行うように勧められている)
- ハイリスク患者にはフッ化物配合洗口剤による洗口と歯磨剤の併用を勧める。併用すると、さらに高率に活動性う蝕の非活動性化が図れる。
- フッ化物配合歯磨剤の使用に代表されるセルフケアの効果は、患者のコンプライアンスに依存しているうえ、高齢者のブラッシングスキルの個人差は非常に大きい。したがって、プロフェッショナルケアでのフッ化物塗布を行うことによって、非活動性をより確実にする。

保健行動とは
OHI:
食事生活の改善
1.甘味制限(適正な砂糖摂取)
2.発酵性炭水化物の口腔内停滞を防ぐ
3.飲食の回数を見直す
唾液腺機能低下症とは
〇口腔内乾燥症(Xerostomia)
主観的に口腔内が乾いた感覚を感じること
著しい口腔機能の損傷
総体的な生活水準さえも損なうことあり
〇唾液分泌低下(hyposalivation)
客観的に唾液分泌量を計測したもの
刺激唾液;0.5-0.7ml/min以下(5分間測定)
安静時唾液;0.1ml/min以下(15分間測定)
•刺激唾液:唾液腺の機能と関連(シェーグレンなど)
•安静時唾液:生活要因と関連(脱水など)
フッ化物の応用

〇フッ化物洗口剤
フッ化物配合歯磨剤と併用適応:
・根面が露出し、う蝕が発生しやすい成人(ハイリスク者)
・薬・病気・放射線療法により唾液分泌量の減少
使用方法:
①1~2回/1日0.05%溶液10mlで洗口(リスクが高い場合は原液)
10mlの目盛りの付いた添付容器に0.1%フッ化ナトリウム洗口液を5ml入れ, 水により2倍希釈し10mlにする(225ppm)
食後または就寝前に使用
②30秒間,全歯面に行き渡るようにブクブクうがい
(隣接面を意識する)
③30秒後,コップまたは流しに吐き出す
④洗口後30分間の飲食やうがいの禁止
ハイリスク者に対するフッ化物応用
・フッ化物配合歯磨剤:3~4回/1日
朝食後,昼食後,就寝前,(夕食後)
・フッ化物洗口:2回/1日
朝食後のブラッシング後, 就寝前
*歯磨剤とリンス(洗口)剤で隣接面にフッ化物をいきわたらせる
・フッ化物フォーム/バーニッシュ/38%フッ化ジアンミン銀水溶液: 2~4回/1年歯科医院で塗布
フッ化物
フッ化物はう蝕予防効果があるといわれている。
これは、フッ化物を使用しない場合に発症したう蝕数に比べて、フッ化物を使用すると
う蝕の発症を防ぐのではなく、発症数が減ることを意味する。
う蝕ができなくなるのではないので、注意が必要。
高濃度フッ化物(フォーム、バーニッシュ、高濃度フッ化物配合歯磨剤)は、糖や口腔乾燥などの攻撃因子が強い場合のう蝕コントロールに役立つ。
フッ化物バーニッシュは初期病変に効果的である。
フッ化物は、う蝕の発症や進行を全て止められるものではなく、減らすことができる。
フッ化物療法は緩和療法


サホライドの再考~黒変で敬遠されがちだが~
そもそもなぜ象牙質う蝕は,茶色なのか?
- 着色は口腔から吸収した外因性色素である(たとえばお茶,コーヒー、赤ワインから).
- 着色は色素産生細菌から生じる.
- 着色はMaillard反応と呼ばれる化学反応の産物である.*茶色は砂糖の存在下でタンパク質が分解するときに生じる(リンゴを切りそれを放置した場合)
(Kidd EAM. Clinical and histological features of carious lesions,
Essentials of Dental Caries, third edition. Oxford: Oxford,2005:39.)
〇38%フッ化ジアンミン銀水溶液塗布の進行抑制効果
Zhangら(2013)ランダム化比較試験
目的:根面う蝕の発症や進行抑制の効果を確認する。
対象者/対象根面:
上水道へのフッ化物添加(0.5ppmF)が行われている地域の香港在住
高齢者(60~89歳)、158名の活動性根面う蝕病変
研究方法:
実験群38%フッ化ジアンミン銀水溶液塗布
対照群プラセボ(水)塗布
研究開始時と12カ月の2回行い、24カ月後に評価
結果:活動性病変が非活動性に変化した割合
プラセボ群で4.41%
実験群は28.0%
実験群で明らかに高いことが確認された
結論:
根面う蝕の予防や進行抑制に効果があることが分かり、38%フッ化ジ
アンミン銀水溶液の使用が推奨される
(Zhang W, McGrath C, Lo EC, Li JY. Silver diamine fluoride and education to prevent and arrest rootcaries among community-dwelling elders. Caries Res, 2013;47:284-290.)
〇サホライド使用の目的
- セメント質う蝕・根面象牙質う蝕の検知
- う蝕の慢性化(う蝕の進行抑制、再石灰化促進、すなわち非切削的処置)
- スケーリングおよび根面滑沢化の指標
- 患者への動機づけ
- 窩洞概形(外形)の設定目安
- 審美修復の効果向上
- 要介護者の多数歯におよぶ根面う蝕の応急的進行抑制
(福島正義,歯根面う蝕の治療法,眞木吉信,福島正義,鈴木丈一郎編,歯根面う蝕の診断・治療・予防,71-89,医学情報社,東京,2004.)
再石灰化療法とは
再石灰化療法とは:
主にう窩になる前の活動性初期う蝕病変の進行停止や健全歯質への改善を目的とした治療.
◦セルフケア:プラークコントロール,適切な砂糖摂取や飲食回数の改善, フッ化物歯磨剤の使用
◦プロフェッショナルケア:PMTC,高濃度フッ化物塗布
プロフェッショナルケア:
①PMTCなどの歯面清掃によるプラーク除去後、乾燥
②高濃度フッ化物の応用
・フォーム:5分間塗布
・バーニッシュ:2時間飲食禁止/ 当日のブラッシング中止
・38%フッ化ジアンミン銀水溶液:3~4分間塗布後水洗または洗口3回/1週間毎、3~6か月毎に塗布
根面う蝕の治療フローチャート



根面う蝕の修復処置
- 修復処置の目的:う蝕の進行抑制、歯髄保護
- 修復処置の判断:根面う蝕は緊急性が低いことが多いので、口腔衛生指導などの進行抑制処置や再石灰化処置を行い、その成果を見て修復するかどうかの判断を下す。
- 大きな欠損がある場合:リスク低減のため暫間修復を行う事あり。
- 抜髄や抜歯あるいは大掛かりな補綴治療になる可能性の高いう蝕:う蝕を完全に除去しないで修復・経過観察するといったARTコンセ プトを生かした対応。(Atraumatic Restorative Treatment:WHOは発展途上国などの電気や歯科の診療設備がまったくない地域におけるう蝕治療法としてARTを推奨している。その修復技法は、スプーンエキスカベーターなどの手用切削器具を用いてう蝕を除去して「フジⅨGP」(ジーシー)などの従来型グラスアイオノマーを填塞するもの)
- 根面う蝕の修復材料:接着システムの性能を十分に発揮できる条件下ではコンポジットレジンを使用し、う蝕が歯肉縁下に及ぶ場合や、防湿が困難な場合はグラスアイオノマーを使用する。
- SPTの重要性:根面う蝕の修復は厳しい条件下で行われるので。
8久保至誠,根面う蝕への対応,61-68,日本歯科評論,別冊2011.福島正義. 高齢者の根面う蝕の予防と治療. 日本歯科医師会雑誌, 2014;67:6-17.)
う蝕リスクコントロールプログラムの立案
| 検査 | 内容 |
|---|---|
| 問診 | 砂糖摂取状況、飲食回数、フッ化物使用状況、全身疾患、服用薬剤、う蝕の既往、家族のう蝕既往 |
| 視診 | DMFT、歯面のう蝕状態(乾燥OR湿潤状態で検査)、プラーク付着状態、大唾液腺の開口部位置 |
| 触診 | 歯の表面特性(エナメル質:粗造/平滑、象牙質:軟化/硬化;視診による光沢の有無とともに) |
| 唾液検査 | う蝕原因菌(ミュータンス連鎖球菌や乳酸桿菌など)、唾液分泌量、唾液緩衝能(必要に応じて) |
| X線写真 | デンタル、バイトウイング |
| 石膏模型 | 必要に応じて |
| 口腔内写真 | 初診時ORブラッシング指導開始時、その後定期的OR適宜 |
| 手段 | プラーク(う蝕原因菌)の減少、唾液の増加、緩衝能の上昇、フッ化物の頻用、適正な砂糖摂取や飲食回数の改善、再石灰化療法、シーラント、保存修復処置(形態修正でプラコンしやすく) |




